Καρκίνος του μαστού
Ο καρκίνος του μαστού είναι καρκίνος που σχηματίζεται στα κύτταρα των μαστών. Μετά τον καρκίνο του δέρματος, ο καρκίνος του μαστού είναι ο συχνότερος καρκίνος που διαγιγνώσκεται στις γυναίκες στις Ηνωμένες Πολιτείες. Ο καρκίνος του μαστού μπορεί να εμφανιστεί και στους άνδρες και στις γυναίκες, αλλά είναι πολύ πιο συχνός στις γυναίκες. Η ουσιαστική στήριξη για τη συνειδητοποίηση του καρκίνου του μαστού και η χρηματοδότηση της έρευνας συνέβαλε στη δημιουργία προόδου στη διάγνωση και τη θεραπεία. Τα ποσοστά επιβίωσης του καρκίνου του μαστού έχουν αυξηθεί και ο αριθμός των θανάτων που σχετίζονται με αυτή τη νόσο μειώνεται σταθερά, κυρίως λόγω παραγόντων όπως η πρώϊμη ανίχνευση, μια νέα εξατομικευμένη προσέγγιση στη θεραπεία και μια καλύτερη κατανόηση της νόσου.
Συμπτώματα
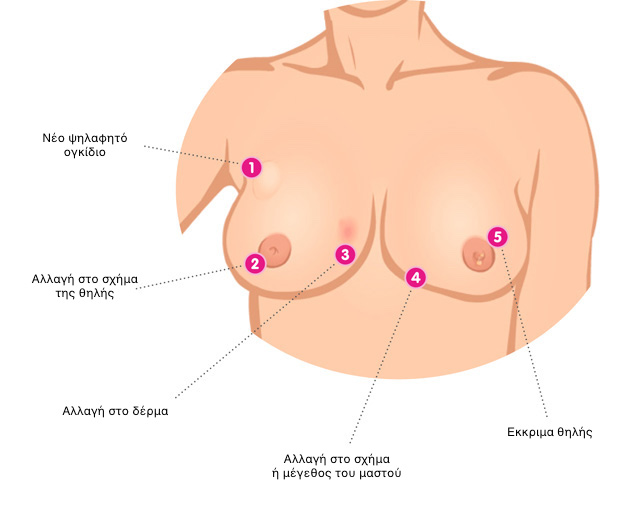
Τα σημεία και τα συμπτώματα του καρκίνου του μαστού μπορεί να περιλαμβάνουν:
– Μια μάζα ή μια πάχυνση του μαστού που αισθανόμαστε διαφορετική από τον περιβάλλοντα ιστό.
– Αλλαγή μεγέθους, σχήματος ή εμφάνισης μαστού.
– Αλλαγές στο δέρμα πάνω από το στήθος.
– Μια πρόσφατα ανεστραμμένη θηλή.
– Απολέπιση, κρούστα ή απώλεια της χρωστικής του δέρματος που περιβάλλει τη θηλή (άλω) ή το δέρμα του μαστού.
– Ερυθρότητα ή σκασίματα του δέρματος πάνω από το στήθος σας, όπως ο φλοιός ενός πορτοκαλιού.
Αίτια εμφάνισης καρκίνου του μαστού
Οι γιατροί γνωρίζουν ότι ο καρκίνος του μαστού ξεκινά όταν κάποια κύτταρα του μαστού αρχίζουν να αναπτύσσονται ασυνήθιστα και ανεξέλεγκτα. Αυτά τα κύτταρα διαιρούνται πιο γρήγορα από ό,τι τα υγιή κύτταρα και συνεχίζουν να συσσωρεύονται, σχηματίζοντας μια μάζα ή έναν όζο. Τα κύτταρα μπορεί να εξαπλωθούν μέσω του μαστού σας στους λεμφαδένες σας ή σε άλλα μέρη του σώματός σας.
Ο καρκίνος του μαστού αρχίζει συχνότερα με κύτταρα στους αγωγούς παραγωγής γάλακτος (διηθητικό καρκίνωμα των πόρων, IDC). Ο καρκίνος του μαστού μπορεί επίσης να ξεκινά στον αδενικό ιστό που ονομάζεται λοβία (διηθητικό λοβιακό καρκίνωμα, ILC) ή σε άλλα κύτταρα ή ιστούς μέσα στο στήθος.
Οι ερευνητές έχουν εντοπίσει ορμονικούς, τρόπους ζωής και περιβαλλοντικούς παράγοντες που μπορεί να αυξήσουν τον κίνδυνο εμφάνισης καρκίνου του μαστού. Αλλά δεν είναι ξεκάθαρο γιατί μερικοί άνθρωποι που έχουν παράγοντες κινδύνου δεν αναπτύσσουν καρκίνο, ενώ άτομα με παράγοντες κινδύνου δεν αναπτύσσουν τη νόσο ποτέ. Είναι πιθανό ο καρκίνος του μαστού να προκαλείται από μια πολύπλοκη αλληλεπίδραση του γενετικού σας υλικού με το περιβάλλον σας.
1]. Κληρονομικός καρκίνος του μαστού
Οι γενετιστές εκτιμούν ότι περίπου το 5 έως 10 τοις εκατό των καρκίνων του μαστού συνδέονται με γονιδιακές μεταλλάξεις που περνούν από γενιές μιας οικογένειας.
Έχει εντοπιστεί ένας αριθμός κληρονομούμενων μεταλλαγμένων γονιδίων που μπορούν να αυξήσουν την πιθανότητα εμφάνισης καρκίνου του μαστού. Τα πιο γνωστά είναι το γονίδιο καρκίνου του μαστού 1 (BRCA1) και το γονίδιο καρκίνου του μαστού 2 (BRCA2), τα οποία αυξάνουν σημαντικά τον κίνδυνο ανάπτυξης καρκίνου του μαστού και των ωοθηκών.
Εάν έχετε ένα βεβαρυμένο οικογενειακό ιστορικό καρκίνου του μαστού ή άλλων μορφών καρκίνου, ο γιατρός σας μπορεί να συστήσει εξέταση αίματος για να εντοπίσει συγκεκριμένες μεταλλάξεις στο BRCA ή σε άλλα γονίδια που περνούν από την οικογένειά σας. Ένας γενετικός σύμβουλος μπορεί επίσης να συζητήσει τα οφέλη, τους κινδύνους και τους περιορισμούς των γενετικών δοκιμασιών για να σας βοηθήσει με τη λήψη κοινών αποφάσεων.
Παράγοντες κινδύνου
Ένας παράγοντας κινδύνου για τον καρκίνο του μαστού είναι οτιδήποτε το κάνει πιο πιθανό να πάθετε καρκίνο του μαστού. Αλλά έχοντας έναν ή ακόμα και περισσότερους παράγοντες κινδύνου καρκίνου του μαστού δεν σημαίνει απαραίτητα ότι θα αναπτύξετε καρκίνο του μαστού. Πολλές γυναίκες που αναπτύσσουν τη νόσο δεν έχουν γνωστούς παράγοντες κινδύνου εκτός από το να είναι απλώς γυναίκες.
– Φύλο. Οι γυναίκες είναι πολύ πιθανότερο από τους άνδρες να αναπτύξουν καρκίνο του μαστού.
– Αυξημένη ηλικία. Ο κίνδυνος καρκίνου του μαστού αυξάνεται καθώς μεγαλώνετε.
– Ένα προσωπικό ιστορικό παθήσεων του μαστού. Εάν είχατε βιοψία μαστού που βρήκε λοβιακό καρκίνωμα in situ (LCIS) ή άτυπη υπερπλασία του μαστού, έχετε αυξημένο κίνδυνο εμφάνισης καρκίνου του μαστού.
– Ένα προσωπικό ιστορικό καρκίνου του μαστού. Εάν έχετε καρκίνο του μαστού σε ένα στήθος, έχετε αυξημένο κίνδυνο ανάπτυξης καρκίνου στον άλλο μαστό.
– Ένα οικογενειακό ιστορικό καρκίνου του μαστού. Εάν η μητέρα, η αδελφή ή η κόρη σας διαγνώσθηκε με καρκίνο του μαστού, ιδιαίτερα σε νεαρή ηλικία, αυξάνεται ο κίνδυνος καρκίνου του μαστού. Ακόμα, η πλειοψηφία των ανθρώπων που διαγνώστηκαν με καρκίνο του μαστού δεν έχουν οικογενειακό ιστορικό της νόσου.
– Κληρονομικά γονίδια που αυξάνουν τον κίνδυνο καρκίνου. Ορισμένες γονιδιακές μεταλλάξεις που αυξάνουν τον κίνδυνο μπορούν να μεταφερθούν από τους γονείς στα παιδιά. Οι πιο γνωστές γονιδιακές μεταλλάξεις αναφέρονται ως BRCA1 και BRCA2. Αυτά τα γονίδια μπορούν να αυξήσουν σημαντικά τον κίνδυνο καρκίνου του μαστού και άλλων καρκίνων, αλλά δεν κάνουν τον καρκίνο αναπόφευκτο.
– Έκθεση σε ακτινοβολία. Αν έχετε λάβει θεραπείες ακτινοβολίας στο στήθος σας ως παιδί ή νεαρός ενήλικας, ο κίνδυνος αυξάνεται.
– Παχυσαρκία. Η παχυσαρκία αυξάνει τον κίνδυνο καρκίνου του μαστού.
– Πρώιμη εμμηναρχή. Η έναρξη της περιόδου πριν από την ηλικία των 12 ετών αυξάνει τον κίνδυνο.
– Όψιμη εμμηνόπαυση. Αν ξεκινήσατε την εμμηνόπαυση σε μεγαλύτερη ηλικία, είναι πιθανότερο να αναπτύξετε καρκίνο του μαστού.
– Όψιμη πρώτη εγκυμοσύνη. Οι γυναίκες που γεννούν το πρώτο τους παιδί μετά την ηλικία των 30 ετών έχουν αυξημένο κίνδυνο.
– Ατεκνία. Οι γυναίκες που δεν ήταν ποτέ έγκυες έχουν μεγαλύτερο κίνδυνο καρκίνου του μαστού από ό, τι οι γυναίκες που έκαναν μία ή περισσότερες εγκυμοσύνες.
– Μετεμμηνοπαυσιακή ορμονοθεραπεία. Οι γυναίκες που λαμβάνουν φάρμακα ορμονικής θεραπείας που συνδυάζουν οιστρογόνα και προγεστερόνη για τη θεραπεία των σημείων και συμπτωμάτων της εμμηνόπαυσης έχουν αυξημένο κίνδυνο.
– Αλκοόλ. Το αλκοόλ αυξάνει τον κίνδυνο καρκίνου του μαστού.
Μείωση του κινδύνου καρκίνου του μαστού για γυναίκες με μέσο κίνδυνο:
– Αυτοεξέταση του μαστού.
– Συζητήστε με το γιατρό σας πότε πρέπει να ξεκινήσετε εξετάσεις για τον έλεγχο του καρκίνου του μαστού, όπως κλινικές εξετάσεις για το στήθος και μαστογραφίες.
– Εξοικειωθείτε με το στήθος σας μέσα από την αυτο-εξέταση. Εάν υπάρχει κάποια αλλαγή μιλήστε αμέσως στο γιατρό σας.
– Πίνετε αλκοόλ με μέτρο ή/και καθόλου. Περιορίστε την ποσότητα αλκοόλ που πίνετε σε όχι περισσότερο από ένα ποτό την ημέρα.
– Άσκηση τις περισσότερες ημέρες της εβδομάδας. Στόχος για τουλάχιστον 30 λεπτά άσκησης στις περισσότερες ημέρες της εβδομάδας.
– Περιορίστε την μετεμμηνοπαυσιακή ορμονοθεραπεία. Η συνδυασμένη ορμονοθεραπεία μπορεί να αυξήσει τον κίνδυνο εμφάνισης καρκίνου του μαστού. Ορισμένες γυναίκες εμφανίζουν ενοχλητικά σημεία και συμπτώματα κατά τη διάρκεια της εμμηνόπαυσης και, για αυτές τις γυναίκες, ο αυξημένος κίνδυνος καρκίνου του μαστού μπορεί να είναι αποδεκτός για να ανακουφίσει τα συμπτώματα της εμμηνόπαυσης.
– Διατηρήστε ένα υγιές βάρος. Μειώστε τον αριθμό των θερμίδων που τρώτε κάθε μέρα και αυξήστε αργά την ποσότητα άσκησης.
– Επιλέξτε μια υγιεινή διατροφή. Οι γυναίκες που τρώνε μεσογειακή διατροφή συμπληρωμένη με ελαιόλαδο μπορεί να έχουν μειωμένο κίνδυνο καρκίνου του μαστού. Η μεσογειακή διατροφή επικεντρώνεται κυρίως σε φυτικά τρόφιμα, όπως φρούτα και λαχανικά, δημητριακά ολικής αλέσεως, όσπρια και ξηρούς καρπούς. Οι άνθρωποι που ακολουθούν τη μεσογειακή διατροφή επιλέγουν υγιεινά λίπη, όπως το ελαιόλαδο, το βούτυρο και τα ψάρια αντί για το κόκκινο κρέας.
Μείωση του κινδύνου καρκίνου του μαστού για γυναίκες με υψηλό κίνδυνο
Εάν ο γιατρός σας έχει αξιολογήσει το οικογενειακό ιστορικό σας και έχει διαπιστώσει ότι έχετε άλλους παράγοντες, όπως η προκαρκινική κατάσταση του μαστού, που αυξάνουν τον κίνδυνο εμφάνισης καρκίνου του μαστού, μπορείτε να συζητήσετε επιλογές για τη μείωση του κινδύνου, όπως:
– Προληπτικά φάρμακα (χημειοπροφύλαξη). Τα φάρμακα που εμποδίζουν τα οιστρογόνα, όπως οι εκλεκτικοί ρυθμιστές των υποδοχέων οιστρογόνων και οι αναστολείς της αρωματάσης, μειώνουν τον κίνδυνο καρκίνου του μαστού σε γυναίκες με υψηλό κίνδυνο εμφάνισης της νόσου.
– Προληπτική χειρουργική επέμβαση. Οι γυναίκες με πολύ υψηλό κίνδυνο καρκίνου του μαστού μπορούν να επιλέξουν να απομακρύνουν χειρουργικά το υγιές στήθος τους (προφυλακτική μαστεκτομή). Μπορούν επίσης να επιλέξουν να αφαιρέσουν τις υγιείς ωοθήκες τους (προφυλακτική ωοθηκεκτομή) για να μειώσουν τον κίνδυνο τόσο του καρκίνου του μαστού όσο και του καρκίνου των ωοθηκών.
Διάγνωση καρκίνου του μαστού
– Κλινική εξέταση. Ο γιατρός σας θα ελέγξει τόσο το στήθος σας όσο και τους λεμφαδένες στη μασχάλη σας.
– Μαστογραφία. Η μαστογραφία είναι μια ακτινογραφία του μαστού. Οι μαστογραφίες χρησιμοποιούνται συνήθως για την ανίχνευση καρκίνου του μαστού. Αν ανιχνευτεί ανωμαλία σε μαστογραφία διαλογής, ο γιατρός σας μπορεί να συστήσει μια διαγνωστική μαστογραφία για περαιτέρω αξιολόγηση αυτής της ανωμαλίας.
– Υπερηχογράφημα του μαστού. Ο υπέρηχος χρησιμοποιεί ηχητικά κύματα για την παραγωγή εικόνων δομών βαθιά μέσα στο σώμα. Το υπερηχογράφημα μπορεί να χρησιμοποιηθεί για να προσδιοριστεί αν ένα εύρημα είναι μια στερεά μάζα ή μια υγρή γεμάτη κύστη.
– Αφαίρεση δείγματος κυττάρων μαστού για εξέταση (βιοψία). Μια βιοψία είναι ο μόνος οριστικός τρόπος για να γίνει μια διάγνωση του καρκίνου του μαστού. Κατά τη διάρκεια μιας βιοψίας, ο γιατρός σας χρησιμοποιεί μια εξειδικευμένη βελόνα που καθοδηγείται από ακτίνες Χ ή άλλη εξέταση απεικόνισης για να λάβει δείγμα ιστού από την ύποπτη περιοχή. Συχνά, ένας μικρός δείκτης μετάλλων αφήνεται στη θέση του στο στήθος σας, έτσι ώστε η περιοχή να μπορεί να αναγνωριστεί εύκολα σε μελλοντικές εξετάσεις απεικόνισης. Τα δείγματα βιοψίας αποστέλλονται σε εργαστήριο ανάλυσης όπου οι ειδικοί προσδιορίζουν εάν τα κύτταρα είναι καρκινικά. Ένα δείγμα βιοψίας αναλύεται επίσης για να προσδιοριστεί ο τύπος των κυττάρων που εμπλέκονται στον καρκίνο του μαστού, η επιθετικότητα (βαθμός) του καρκίνου και αν τα καρκινικά κύτταρα έχουν υποδοχείς ορμονών ή άλλους υποδοχείς που μπορεί να επηρεάσουν τις θεραπευτικές σας επιλογές.
– Μαγνητική μαστογραφία (MRI). Ένας μαγνητικός τομογράφος χρησιμοποιεί μαγνήτη και ραδιοκύματα για να δημιουργήσει εικόνες του εσωτερικού του στήθους σας. Σε αντίθεση με άλλους τύπους απεικόνισης, μια μαγνητική τομογραφία δεν χρησιμοποιεί ακτινοβολία για να δημιουργήσει τις εικόνες.
Σταδιοποίηση του καρκίνου του μαστού
Οι δοκιμές και οι διαδικασίες που χρησιμοποιούνται για τη σταδιοποίηση του καρκίνου του μαστού μπορεί να περιλαμβάνουν:
– Πλήρης αιματολογική εξέταση.
– Μαστογραφία του άλλου μαστού για να ψάξει για σημάδια καρκίνου.
– MRI του μαστού.
– Scan οστών
– Αξονική τομογραφία (CT).
– Σάρωση εκπομπής ποζιτρονίων (PET).
Δεν θα χρειαστούν όλες οι γυναίκες όλες αυτές τις εξετάσεις και διαδικασίες. Ο γιατρός σας επιλέγει τις κατάλληλες εξετάσεις εξατομικευμένα.
Τα στάδια του καρκίνου του μαστού κυμαίνονται από 0 έως IV, με το 0 να δείχνει καρκίνο που δεν είναι διηθητικός. Ο καρκίνος σταδίου IV, που ονομάζεται επίσης μεταστατικός καρκίνος του μαστού, υποδηλώνει καρκίνο που έχει εξαπλωθεί σε άλλες περιοχές του σώματος.
Η σταδιοποίηση του καρκίνου του μαστού λαμβάνει επίσης υπόψη τον τύπο του καρκίνου σας, την παρουσία δεικτών όγκου, όπως υποδοχείς για οιστρογόνα, προγεστερόνη και HER2 και τον ρυθμό πολλαπλασιασμού (ki).
Θεραπεία
Ο γιατρός σας καθορίζει τις επιλογές θεραπείας του καρκίνου του μαστού που βασίζονται στον τύπο καρκίνου, το στάδιο και τον βαθμό, το μέγεθος και αν τα καρκινικά κύτταρα είναι ευαίσθητα στις ορμόνες. Ο γιατρός σας συνυπολογίζει επίσης τη γενική σας υγεία και τις δικές σας προτιμήσεις.
Οι περισσότερες γυναίκες υποβάλλονται σε χειρουργική επέμβαση και λαμβάνουν επιπλέον θεραπεία πριν ή μετά τη χειρουργική επέμβαση, όπως χημειοθεραπεία, ορμονοθεραπεία ή ακτινοβολία.
Χειρουργική αντιμετώπιση

– Αφαίρεση του όγκου (ογκεκτομή). Κατά τη διάρκεια μιας ογκεκτομής, ο χειρουργός αφαιρεί τον όγκο και ένα μικρό περιθώριο γύρω από τον υγιή ιστό. Μια ογκεκτομή μπορεί να προταθεί για την αφαίρεση μικρότερων όγκων. Μερικοί άνθρωποι με μεγαλύτερους όγκους μπορεί να υποβληθούν σε χημειοθεραπεία πριν από τη χειρουργική επέμβαση για να συρρικνωθεί ένας όγκος και να καταστεί δυνατή η πλήρης απομάκρυνσή του με ογκεκτομή.
– Αφαίρεση ολόκληρου του μαστού (μαστεκτομή). Οι επεμβάσεις μαστεκτομής αφαιρούν όλο τον ιστό του μαστού – τους λοβούς, τους πόρους, τους λιπώδεις ιστούς και κάποιο δέρμα, συμπεριλαμβανομένης της θηλής και της θηλέας άλου.
– Αφαίρεση περιορισμένου αριθμού λεμφαγγείων (βιοψία λεμφαδένα φρουρού).

– Για να προσδιορίσετε αν ο καρκίνος έχει εξαπλωθεί στους λεμφαδένες σας, ο χειρουργός σας θα συζητήσει μαζί σας το ρόλο της απομάκρυνσης των λεμφαδένων που είναι οι πρώτοι που λαμβάνουν την λέμφο από τον όγκο σας. Εάν δεν υπάρχει διήθηση αυτών των λεμφαδένων, η πιθανότητα εύρεσης καρκίνου σε οποιονδήποτε από τους υπόλοιπους λεμφαδένες είναι μικρή και δεν χρειάζεται να αφαιρεθούν άλλοι.
– Αφαίρεση πολλών λεμφαδένων (μασχαλιαίος λεμφαδενικός καθαρισμός). Εάν ο καρκίνος βρίσκεται στους λεμφαδένες του φρουρού, ο χειρουργός σας θα συζητήσει μαζί σας το ρόλο της απομάκρυνσης επιπλέον λεμφαγγείων από τη μασχάλη σας.
– Αμφοτερόπλευρη μαστεκτομή. Ορισμένες γυναίκες με καρκίνο σε ένα στήθος μπορούν να επιλέξουν να απομακρύνουν το άλλο (υγιές) στήθος τους (προφυλακτική μαστεκτομή) εάν έχουν πολύ αυξημένο κίνδυνο καρκίνου λόγω γενετικής προδιάθεσης ή ισχυρού οικογενειακού ιστορικού. Οι περισσότερες γυναίκες με καρκίνο του μαστού σε ένα στήθος δεν θα αναπτύξουν καρκίνο στον άλλο μαστό. Συζητήστε τον κίνδυνο του καρκίνου του μαστού με τον γιατρό σας, μαζί με τα οφέλη και τους κινδύνους αυτής της διαδικασίας.
Οι επιπλοκές της χειρουργικής του καρκίνου του μαστού εξαρτώνται από το είδος της επέμβασης. Οι συνηθέστερες επιπλοκές είναι: πόνος, αιμορραγία, λοίμωξη και οίδημα του χειρουργημένου άνω άκρου (λεμφοίδημα). Μπορείτε να επιλέξετε να κάνετε πλαστική αποκατάσταση μετά από χειρουργική επέμβαση.
Συζητήστε τις επιλογές και τις προτιμήσεις σας με το χειρουργό σας.
Ακτινοθεραπεία
Η ακτινοθεραπεία χρησιμοποιεί δέσμες ενέργειας υψηλής ισχύος, όπως οι ακτίνες Χ και τα πρωτόνια, για να σκοτώσει τα καρκινικά κύτταρα. Η ακτινοθεραπεία τυπικά γίνεται χρησιμοποιώντας μια μεγάλη μηχανή που στοχεύει τις δέσμες ενέργειας στο σώμα σας (εξωτερική ακτινοβολία δέσμης). Η εξωτερική ακτινοβολία ολόκληρου του μαστού χρησιμοποιείται συνήθως μετά από ογκεκτομή. Η ακτινοθεραπεία του καρκίνου του μαστού μπορεί να διαρκέσει έως έξι εβδομάδες, ανάλογα με τη θεραπεία. Ένας γιατρός που χρησιμοποιεί ακτινοβολία για τη θεραπεία του καρκίνου (ακτινοθεραπευτής ογκολόγος) καθορίζει ποια θεραπεία είναι καλύτερη για εσάς, ανάλογα με την κατάστασή σας, τον τύπο του καρκίνου σας και την θέση του όγκου σας.
Οι ανεπιθύμητες ενέργειες της ακτινοθεραπείας περιλαμβάνουν κόπωση και ένα κόκκινο ερύθημα, εξανθήματα που μοιάζουν με ηλιακά εγκαύματα, στα σημεία που στοχεύει η ακτινοβολία. Ο μαστός μπορεί επίσης να εμφανιστεί πρησμένος ή πιο σκληρός. Σπάνια μπορεί να εμφανιστούν πιο σοβαρά προβλήματα, όπως βλάβη της καρδιάς ή των πνευμόνων ή, πολύ σπάνια, δεύτερος καρκίνος στην περιοχή που υποβλήθηκε σε θεραπεία.
Χημειοθεραπεία
Η χημειοθεραπεία χρησιμοποιεί φάρμακα για την καταστροφή των ταχέως αναπτυσσόμενων καρκινικών κυττάρων. Εάν ο καρκίνος σας έχει υψηλό κίνδυνο να επιστρέψει ή να εξαπλωθεί σε άλλο μέρος του σώματός σας, ο γιατρός σας μπορεί να συστήσει χημειοθεραπεία μετά από χειρουργική επέμβαση για να μειώσει την πιθανότητα επανεμφάνισης του καρκίνου.
Η χημειοθεραπεία χορηγείται μερικές φορές πριν από τη χειρουργική επέμβαση σε γυναίκες με μεγαλύτερους όγκους του μαστού. Ο στόχος είναι να συρρικνωθεί ένας όγκος σε ένα μέγεθος που διευκολύνει την αφαίρεση του με χειρουργική επέμβαση.
Η χημειοθεραπεία χρησιμοποιείται επίσης σε γυναίκες των οποίων ο καρκίνος έχει ήδη εξαπλωθεί σε άλλα μέρη του σώματος. Η χημειοθεραπεία μπορεί να συνιστάται για να προσπαθήσετε να ελέγξετε τον καρκίνο και να μειώσετε τυχόν συμπτώματα που προκαλεί ο καρκίνος.
Οι παρενέργειες χημειοθεραπείας εξαρτώνται από τα που λαμβάνετε. Οι συχνές ανεπιθύμητες ενέργειες περιλαμβάνουν απώλεια μαλλιών, ναυτία, έμετο, κόπωση και αυξημένο κίνδυνο ανάπτυξης λοίμωξης.
Ορμονική θεραπεία
Η ορμονική θεραπεία – ίσως πιο κατάλληλα ονομαζόμενη αντιοιστρογονική θεραπεία – χρησιμοποιείται συχνά για τη θεραπεία καρκίνων του μαστού που είναι ευαίσθητοι στις ορμόνες. Οι γιατροί αναφέρονται σε αυτούς τους καρκίνους ως θετικούς για υποδοχείς οιστρογόνων (ER θετικοί) και θετικούς για υποδοχείς προγεστερόνης (PR θετικοί) καρκίνους.
Η ορμονική θεραπεία μπορεί να χρησιμοποιηθεί πριν ή μετά από χειρουργική επέμβαση για να μειωθεί η πιθανότητα υποτροπής. Εάν ο καρκίνος έχει ήδη εξαπλωθεί, η ορμονοθεραπεία μπορεί να τον συρρικνώσει και να τον ελέγξει.
Οι θεραπείες που μπορούν να χρησιμοποιηθούν στην ορμονοθεραπεία περιλαμβάνουν:
– Φάρμακα που εμποδίζουν την προσκόλληση ορμονών σε καρκινικά κύτταρα (επιλεκτικοί ρυθμιστές υποδοχέα οιστρογόνων).
– Φάρμακα που εμποδίζουν το σώμα να κάνει οιστρογόνα μετά την εμμηνόπαυση (αναστολείς αρωματάσης).
– Χειρουργική ή φαρμακευτική διακοπή παραγωγής ορμονών στις ωοθήκες.
Οι ανεπιθύμητες ενέργειες της ορμονικής θεραπείας εξαρτώνται από την ειδική θεραπεία, αλλά μπορεί να περιλαμβάνουν εξάψεις, νυχτερινές εφιδρώσεις και ξηρότητα του κόλπου. Οι πιο σοβαρές ανεπιθύμητες ενέργειες περιλαμβάνουν τον κίνδυνο της αραίωσης των οστών και δημιουργία θρόμβων.
Στοχευμένες θεραπείες
Τα στοχευμένα φάρμακα επιτίθενται σε συγκεκριμένες ανωμαλίες εντός των καρκινικών κυττάρων. Για παράδειγμα, πολλά στοχευμένα φάρμακα επικεντρώνονται σε μια πρωτεΐνη που υπερπαράγεται από ορισμένα καρκινικά κύτταρα του μαστού και ονομάζεται υποδοχέας ανθρώπινου επιδερμικού αυξητικού παράγοντα 2 (HER2). Η πρωτεΐνη αυτή βοηθά τα καρκινικά κύτταρα να αναπτυχθούν και να επιβιώσουν. Με τη στόχευση κυττάρων που παράγουν υπερβολικά μεγάλο αριθμό HER2, τα φάρμακα μπορούν να βλάψουν τα καρκινικά κύτταρα ενώ παράλληλα σώζουν υγιή κύτταρα.
Στοχευμένα φάρμακα θεραπείας που επικεντρώνονται σε άλλες ανωμαλίες των καρκινικών κυττάρων είναι διαθέσιμα. Και η στοχοθετημένη θεραπεία είναι ένας ελπιδοφόρος τομέας έρευνας για τον καρκίνο.